مرکز فوق تخصصی
درمان ناباروری ابن سینا،
شعبه تهران خیابان شریعتی,
نبش خیابان یخچال پلاک 97
آدرس در گوگل مپ
نمایش موارد بر اساس برچسب: ICSI
الیگواسپرمی (تعداد یا غلظت کم اسپرم)؛ علل و درمان
حدود یکپنجم مردان جوان با مشکل کمبود اسپرم مواجهاند، یعنی غلظت اسپرم در مایع منی آنها، کمتر از ۱۵ یا ۲۰ میلیون اسپرم (بسته به استانداردهای آزمایش) در هر میلیلیتر از مایع منی است.
تعداد کم اسپرم یا کیفیت پایین آن یکی از علتهای اصلی ناباروری است. در این نوشتار، به این مشکل که الیگواسپرمی نامیده میشود، پرداخته میشود و علل، راههای تشخیص و گزینههای درمانی موجود آن بررسی میشود:
تشخیص:
اگر پس از یک سال تلاش مداوم برای بچهدار شدن، موفق نشدید، باید به یک مرکز درمان ناباروری مراجعه کنید تا بررسیها لازم برای ارزیابی وضعیت باروری، از جمله تست مایع منی یا آزمایش اسپرم برای کنترل کیفیت و کمیت اسپرم را انجام دهند.
نتیجۀ نخستین تست مایع منیِ حدود یکدهم مردان، نرمال نیست، اما ممکن است این نتیجه «منفی کاذب» باشد، یعنی این غیرنرمال بودن، لزوماً درست نیست. از این رو، اگر جواب تست اول نرمال نباشد، تست باید تکرار شود. در شرایط ایدهآل، تست دوم باید سه ماه پس از تست اول انجام شود، اما اگر در تست اول اینگونه به نظر بیاید که تعداد اسپرم بسیار کم است یا اصلاً اسپرم دیده نشود، تست دوم باید خیلی زود انجام شود.
علتهای الیگواسپرمی
اغلب هیچ دلیلی برای تعداد کمِ اسپرم یا الیگواسپرمی یافت نمیشود، اما با چندین عوامل ژنتیکی و غیر ژنتیکی مرتبط دانسته میشود:
- یک عدم تعادل هورمونی، مانند هیپوگنادیسم که در آن هورمون به مقدار کم تولید میشود یا اصلاً تولید نمیشود. این وضعیت اغلب دلیلی قابل شناسایی، مانند سندرم کلاین فلتر دارد ( توضیح در بندِ بعد).
- یک مشکل ژنتیکی ارثی، مانند سندرم کلاین فلتر، که در آن مرد با کروموزوم زنانۀ (X) اضافی به دنیا میآید.
- بیضۀ نزولنکرده؛ مشکلی نسبتاً شایع درنوزادان پسر که در آن یک یا هر دو بیضه در محل طبیعی خود، یعنی کیسۀ بیضه، قرار ندارد.
- یک مشکل ساختاری در دستگاه ژنیتال یا تولیدمثلی مردان، مانند آسیبدیدن مجاری اسپرمبر، به دلیل بیماری یا جراحت
یک عفونت تولیدمثلی، مانند کلامیدیا، سوزاک یا عفونت پروستات
- آنتیبادیهایی که به اسپرم حمله میکنند: این آنتیبادیها بهاشتباه اسپرم را بهعنوان یک عامل مضر مهاجم شناسایی میکنند و تلاش میکنند آنها را بکشند. این مشکل بهویژه در مردانی که وازکتومی انجام دادهاند، معمول است.
- جراحی پیشین کیسۀ بیضه یا نواحی اطراف آن
واریکوسل (گشاد شدن عروق بیضهها)
- مصرف برخی داروها، مانند استفادۀ طولانیمدت از استرویید آنابولیک، درمان جایگزینی تستوسترون، درمانهای سرطان (شیمیدرمانی) و برخی آنتیبیوتیکها
گزینههای درمان:
پس از قطعی شدن تشخیص الیگواسپرمی، این گزینهها برای درمان در دسترس است:
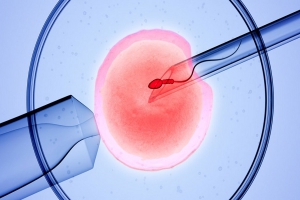
- تلقیح داخل سیتوپلاسمی اسپرم (ICSI) یا میکرواینجکشن:
در این روش، اسپرم بهطور مستقیم به داخل سلول تخمک تزریق میشود تا آن را بارور کند. سپس، تخمک بارورشده (جنین) به رحم زن منتقل میشود. اگر تعداد یا غلظت اسپرمتان کم است یا اصلاً اسپرمی در مایع منی شما یافت نمیشود یا کیفیت اسپرمتان پایین است، میتوانید از این روش استفاده کنید.
البته، پیش از انتخاب این گزینۀ درمانی، تستهای مناسب و ضروری باید انجام شود و متخصصان دربارۀ نتایج و پیچیدگیهای آنها با شما صحبت میکنند. همچنین متخصصان ناباروری مشکلات ژنتیکی احتمالی دخیل در ناباروریتان را در نظر میگیرند. مشکلات باروری برخی مردان ناشی از ناهنجاری کروموزوم جنسی آنهاست. به هر حال، تا زمانی که پزشکان به وجود چنین ناهنجاریای شک نکردهاند، لازم نیست که پیش از میکرواینجکشن، تستهای ژنتیکی انجام دهید. اما اگر متخصصان به یک نقص ژنتیکی خاص شک کنند، مشاوره و تستهای ژنتیکی را به شما توصیه میکنند.
- داروهای گنادوتروپین:
اگر سطح هورمونهای گنادوتروپین شما پایین باشد (هورمونهایی که تولید اسپرم را تحریک میکنند)، ممکن است درمان با داروهای گنادوتروپین به شما توصیه شود. اما اگر علتی برای غلظت یا تعداد اندک اسپرم شما پیدا تشود، داروهای هورمونی برایتان تجویز نمیشود، زیرا تأثیری در باروری شما نخواهند داشت.
- اهدای جنین:
اگر نتوان از روشهای گفتهشده برای درمان مشکلات باروری استفاده کرد، میتوان از جنین اهدایی، یعنی جنینی که از تخمک و اسپرم یک زوج دیگر به وجود آمدهاست، برای بارداری استفاده میشود. در این روش، جنین اهدایی به رحم زن متقاضی فرزند انتقال داده میشود.
مراحل انجام IVF یا ICSI (میکرواینجکشن)
آی وی اف (لقاح برونتنی) یک روش درمان ناباروری است مواردی که برای رسیدن اسپرم به تخمک مانعی وجود دارد، مثل انسداد لولههای فالوپ، وجود چسبندگی در حفره لگن، تعداد یا تحرک کم اسپرم، استفاده میشود. میکرواینجکشن یا ICSI هم نوعی خاص از IVF است. این درمان طی مراحل زیر انجام میشود:
الف) تحریک تخمکگذاری: پس از بررسی هورمونی و انجام سونوگرافی برای بررسی وضعیت و عملکرد تخمدانها در روز سوم قاعدگی، پزشک داروی تحریک تخمکگذاری تجویز میکند. در دورۀ مصرف این داروها، به طور منظم باید سونوگرافی انجام شود تا واکنش تخمدانها بررسی شود و در صورت تحریک بیش از حد تخمدانها، اقدام درمانی لازم انجام شود. زمانی که فولیکولها به اندازۀ مناسب رسید، آمپول HCG تزریق میشود تا تخمکها آزاد شوند. حدود دو تا سه روز بعد از تزریق باید عمل تخمکگیری انجام شود.
ب) تخمکگیری یا پانکچر: در روز عمل تحت بیحسی یا بیهوشی خفیف و کوتاهمدت با استفاده از سونوگرافی واژینال، پزشک با ابزار مخصوص مایع فولیکولی حاوی تخمک را برمیدارد و به آزمایشگاه جنینشناسی میفرستد. در همان روز نمونۀ مایع منی نیز از آقایان گرفته میشود و برای جداسازی و شستشوی اسپرم به آزمایشگاه جنینشناسی فرستاده میشود.
ج) در آزمایشگاه جنینشناسی کیفیت تخمکها و اسپرمها بررسی میشود و در صورت تأیید، وارد مرحلۀ لقاح آزمایشگاهی میشوند. در گذشته، اسپرم و تخمک را در محیط آزمایشگاهی مخصوص قرار میدادند تا اسپرم تخمک را بارور کند و مراحل تقسیم سلولی و تشکیل جنین آغاز شود. امروز اغلب از روش میکرواینجکشن یا تزریق داخل سیتوپلاسمی اسپرم استفاده میشود. یعنی اسپرم را بهطور مستقیم داخل سیتوپلاسم تخمک تزریق میکنند. این روش به ویژه در مواردی که تعداد اسپرم کم است، بسیار مفید است. پس از تقسیم سلولی و تشکیل جنین، اگر تعداد جنینها زیاد بود، در صورت درخواست زوجین، جنینهای مازاد فریز میشوند تا در سیکلهای بعدی درمان استفاده شوند یا اگر زوجین هر زمانی خواستند، آنها را اهدا کنند.
د) انتقال جنین: ۴۸ تا ۷۲ ساعت پس از تشکیل جنین یا جنینها، عمل انتقال انجام میشود. این عمل نیازی به بیهوشی ندارد و جنین یا جنینها (حداکثر ۳ جنین) با کاتتر (نوعی ابزار سوزنمانند باریک و بلند) به داخل رحم خانم منتقل میشوند. یک تا دو ساعت پس از انتقال خانم مرخص میشود و باید منتظر ماند تا جنین مراحل لانهگزینی در رحم را طی کند. ده تا دوازده روز پس از انتقال، با انجام آزمایش بتا ( تست BHCG) میتوان فهمید که آیا بارداری رخ داده است یا نه. در این مدت نیازی به استراحت مطلق نیست، فقط باید از فعالیت سخت و سنگین پرهیز کرد و استرس را از خود دور کرد.
تزریق اسپرم به داخل سیتوپلاسم تخمک (ICSI) چیست؟
این روش که به نام میکرواینجکشن نیز شناخته میشود، شیوهای از لقاح برونتنی یا آزمایشگاهی (IVF) است که امروزه عموماً از آن استفاده میشود و وقتی از آی وی اف حرف میزنیم، منظور این روش است. در این روش درمان ناباروری، جنینشناس یک اسپرم را که از مایع منی یا بافت بیضۀ مرد به دست آمده است، به داخل سیتوپلاسم (مرکز) تخمک تزریق میکند. پس از اینکه جنینشناس تخمک را با اسپرم بارور میکند، آن را تحت نظر میگیرد. اگر رشد جنین آغاز شد و تقسیم سلولی صورت گرفت، متخصص زنان آن را به رحم خانم منتقل میکند. این شیوه از IVF در موارد مختلف ناباروری، بهویژه مواردی که ناباروری ناشی از مشکلاتی مثل تحرک کم یا تعداد کم اسپرم است، توصیه میشود. این روش همچنین در مواردی که اسپرم قادر به نفوذ به تخمک نیست یا ناهنجاری مورفولوژیک (شکل) دارد، مفید است. این روش تحولی بزرگ در درمان ناباروری مردان ایجاد کرده است.
طول دورۀ درمان ناباروری به روش ICSI:
در هر سیکل عادی قاعدگی، تنها یک تخمک بارور میشود. اما در روشهای درمان ناباروری از داروهای تحریک تخمکگذاری استفاده میشود تا چند تخمک به دست بیاید و شانس موفقیت درمان بیشتر شود. البته هر دورۀ تحریک تخمکگذاری فقط مختص همان دوره است و به این معنی نیست که در دورههای بعد هم چند تخمک آزاد میشود.
پس از انجام سونوگرافی در میانۀ سیکل قاعدگی و مشاهدۀ فولیکولهای بالغ، عمل پانکچر تخمدان یا برداشتن تخمک از تخمدان انجام میشود. سپس تخمک با اسپرمهای تازه یا منجمد که از نمونۀ مایع منی یا بافت بیضۀ مرد گرفته شدهاند، به شیوهای که گفته شد، در آزمایشگاه جنینشناسی تلقیح میشوند. پس از دو یا سه روز، اگر تقسیم سلولی انجام شد و جنین در مسیر رشد قرار گرفت، عمل انتقال جنین انجام میشود و جنین یا جنینهای بهدستآمده با کاتترهای مخصوص به رحم خانم انتقال داده میشوند. دو هفته پس از انتقال جنین، تست بارداری انجام میشود و مشخص میشود که درمان موفقیتآمیز بوده است یا خیر.
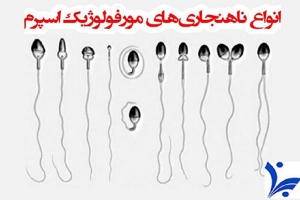
مورفولوژی اسپرم و تراتوزواسپرمی
منظور از مورفولوژی اسپرم شکل و اندازه آن است. اسپرم از سه بخش سر، میانه و دم تشکیل شده است و اگر ناهنجاری در شکل یا اندازه این سه بخش وجود داشته باشد، به معنی اشکال در موفولوژی یا تراتوزواسپرمی است که در آنالیز مایع منی مشخص میشود.
در اغلب مردان درصد بالایی از اسپرمها ناهنجاری شکل و اندازه دارند و تنها حدود ۴ تا ۱۵ درصد اسپرم نرمال (از نظر مورفولوژی) در نمونه آنها یافت میشود. مهم آن است که این ۴ تا ۱۵ درصد به لحاظ کیفیت و حرکت مناسب باشند و اندازۀ منی و غلظت و تعداد اسپرم نیز نرمال باشد.
پس از تشخیص اولیه تراتوزواسپرمی پزشک فوراً اقدامی نمیکند و صبر میکند تا ببیند خود به خود برطرف میشود یا نه. پس از شش هفته دوباره آزمایش را تکرار میکند. اگر همچنان ناهنجاری دیده شود، به دنبال دلایل زمینهای آن میگردد.
ناهنجاریهای مورفولوژیک اسپرم به معنی ناباروری نیست، فقط ممکن است باروری دیرتر رخ دهد. اگر فرد مبتلا به تراتوزواسپرمی بهطور طبیعی بچهدار نشود، میتوان از روشهای IVF (لقاح برونتنی یا آزمایشگاهی) یا ICSI (تزریق مستقیم اسپرم به داخل سیتوپلاسم تخمک) استفاده کرد.