فرآیند تولیدمثل چگونه است؟
جنین حاصل لقاح تخمک یا سلول جنسی خانم و اسپرم یا سلول جنسی آقاست. بهطور طبیعی، هر ماه یک تخمک آزاد میشود و وارد لولههای فالوپ یا لولههای رحمی میشود و در صورتی که مقاربت بدون پیشگیری انجام شود، ممکن است یک اسپرم سالم به تخمک برسد، آن را بارور کند و سپس آن تخمک بارور شده به رحم برسد و لایه داخلی جدار رحم یا آندومتر لانهگزینی و رشد کند و بارداری رخ دهد.
جنین حاصل لقاح تخمک یا سلول جنسی خانم و اسپرم یا سلول جنسی آقاست. بهطور طبیعی، هر ماه یک تخمک آزاد میشود و وارد لولههای فالوپ یا لولههای رحمی میشود و در صورتی که مقاربت بدون پیشگیری انجام شود، ممکن است یک اسپرم سالم به تخمک برسد، آن را بارور کند و سپس آن تخمک بارور شده به رحم برسد و لایه داخلی جدار رحم یا آندومتر لانهگزینی و رشد کند و بارداری رخ دهد.
تخمک و ذخیره تخمدان:
هر نوزاد دختر با یک تعداد فولیکول مشخص ( فولیکول یک محفظه کپسولمانند است که سلول تخمک داخل آن قرار دارد) به دنیا میآید؛ بهطور متوسط حدود ۲۰۰۰۰۰ فولیکول. البته تعداد فولیکول در هر نوزاد دختر ممکن است متفاوت باشد. وقتی دختران به سن بلوغ میرسند، هر ماه معمولاً فقط یکی از این فولیکولها رشد میکند و تخمک آزاد میکند و تعدادی فولیکول هم از بین میروند. این روند ادامه پیدا میکند و با بالا رفتن سن، ذخیره تخمدان، یعنی این فولیکولهایی که از بدو تولد وجود داشتند، کم و کمتر میشود تا موقعی که خانم به سن یائسگی میرسد و ذخیره تخمدان به صفر میرسد. بنابراین، دوران جنینی نقش خیلی مهمی در میزان ذخیره تخمدان فرزند دختر دارد. خانمهایی که میخواهند باردار بشوند از سه ماه پیش از اقدام به بارداری و در طول بارداری باید خیلی مراقب خود و تغذیهشان باشند، چون در قدرت باروری فرزندشان بسیار تعیینکننده است.
هر نوزاد دختر با یک تعداد فولیکول مشخص ( فولیکول یک محفظه کپسولمانند است که سلول تخمک داخل آن قرار دارد) به دنیا میآید؛ بهطور متوسط حدود ۲۰۰۰۰۰ فولیکول. البته تعداد فولیکول در هر نوزاد دختر ممکن است متفاوت باشد. وقتی دختران به سن بلوغ میرسند، هر ماه معمولاً فقط یکی از این فولیکولها رشد میکند و تخمک آزاد میکند و تعدادی فولیکول هم از بین میروند. این روند ادامه پیدا میکند و با بالا رفتن سن، ذخیره تخمدان، یعنی این فولیکولهایی که از بدو تولد وجود داشتند، کم و کمتر میشود تا موقعی که خانم به سن یائسگی میرسد و ذخیره تخمدان به صفر میرسد. بنابراین، دوران جنینی نقش خیلی مهمی در میزان ذخیره تخمدان فرزند دختر دارد. خانمهایی که میخواهند باردار بشوند از سه ماه پیش از اقدام به بارداری و در طول بارداری باید خیلی مراقب خود و تغذیهشان باشند، چون در قدرت باروری فرزندشان بسیار تعیینکننده است.
زمان آزاد شدن تخمک یا تخمکگذاری:
تخمک معمولاً در اواسط سیکل قاعدگی آزاد میشود. سیکل قاعدگی یعنی از روز اول خونریزی پریود تا روز اول پریود بعدی. یک سیکل قاعدگی نرمال میتواند بین ۲۱ روز تا ۳۵ روز باشد و در اواسط این سیکل تخمک از تخمدانها آزاد میشود.
تخمک معمولاً در اواسط سیکل قاعدگی آزاد میشود. سیکل قاعدگی یعنی از روز اول خونریزی پریود تا روز اول پریود بعدی. یک سیکل قاعدگی نرمال میتواند بین ۲۱ روز تا ۳۵ روز باشد و در اواسط این سیکل تخمک از تخمدانها آزاد میشود.
اسپرم و تولید آن:
شکلگیری اسپرم یا سلول جنسی نر با تخصصی شدن سلولهای جنسی اولیه در دوره جنینی و بعد در دوران بلوغ با تمایز اسپرمها در بیضه انجام میشود. وقتی پسرها به سن بلوغ میرسند، ساخت اسپرم در بیضهها با سرعت حدود ۱۲۵ میلیون اسپرم در روز آغاز میشود.
اسپرم بالغ در یک لولهٔ پیچ در پیچ به نام اپیدیدیم که پشت هر بیضه قرار دارد، نگهداری میشود. در نهایت این اسپرمها یا با انزال از بدن خارج میشوند یا به داخل بدن بازجذب میشوند. اسپرم در مایعی به اسم مایع منی از بدن خارج میشود. مایع منی به جز اسپرم، حاوی آب، قندهای ساده و مواد قلیایی است که از اسپرم در برابر محیط اسیدی واژن خانم محافظت میکند. به جز اینها، موادی به نام پروستاگلاندین و ویتامین سی، روی و کلسترول هم در مایع منی وجود دارد.
طبق آخرین استاندارد سازمان بهداشت جهانی، هر سیسی یا میلیلیتر از مایع منی سالم باید حداقل حاوی پانزده میلیون اسپرم باشد و اسپرمها هم باید به لحاظ شکل و تحرک یا جهش نرمال باشند.
شکلگیری اسپرم یا سلول جنسی نر با تخصصی شدن سلولهای جنسی اولیه در دوره جنینی و بعد در دوران بلوغ با تمایز اسپرمها در بیضه انجام میشود. وقتی پسرها به سن بلوغ میرسند، ساخت اسپرم در بیضهها با سرعت حدود ۱۲۵ میلیون اسپرم در روز آغاز میشود.
اسپرم بالغ در یک لولهٔ پیچ در پیچ به نام اپیدیدیم که پشت هر بیضه قرار دارد، نگهداری میشود. در نهایت این اسپرمها یا با انزال از بدن خارج میشوند یا به داخل بدن بازجذب میشوند. اسپرم در مایعی به اسم مایع منی از بدن خارج میشود. مایع منی به جز اسپرم، حاوی آب، قندهای ساده و مواد قلیایی است که از اسپرم در برابر محیط اسیدی واژن خانم محافظت میکند. به جز اینها، موادی به نام پروستاگلاندین و ویتامین سی، روی و کلسترول هم در مایع منی وجود دارد.
طبق آخرین استاندارد سازمان بهداشت جهانی، هر سیسی یا میلیلیتر از مایع منی سالم باید حداقل حاوی پانزده میلیون اسپرم باشد و اسپرمها هم باید به لحاظ شکل و تحرک یا جهش نرمال باشند.
لقاح و بارداری:
لقاح یعنی بارور کردن تخمک توسط اسپرم. این اتفاق وقتی میافتد که حوالی زمان تخمکگذاری یا آزاد شدن تخمک، نزدیکی انجام شود و در فرایند انزال، مایع منی داخل واژن خانم ریخته شود. اگر تعداد اسپرم کافی باشد، اسپرمها شکل نرمالی داشته باشند و سالم و پرتحرک باشند، به سمت بالا شنا میکنند و وارد لولههای فالوپ میشوند. لولههای فالوپ یا لولههای رحمی دو لولهای هستند که دو تخمدان راست و چپ را به رحم وصل میکنند. یکی از عناصر لازم برای باداری، سالم و باز بودن هر دو لوله یا حداقل یکی از لولههاست. تخمک هم وقتی آزاد میشود از یکی از تخمدانها، وارد لوله همان سمت میشود و یکی از اسپرمها که قویتر و سریعتر بوده است، به تخمک میرسد و اگر تخمک هم سالم و نرمال باشد، اسپرم به داخلش نفوذ میکند. گام بعدی حرکت تخمک بارورشده به سمت رحم و جاگرفتن یا به اصطلاح لانهگزینی آن در دیواره داخلی رحم یا آندومتر است. پس یکی دیگر از عناصر ضروری بارداری، وجود یک رحم سالم و آندومتر با ضخامت مناسب است که تخمک بارور شده در آن لانهگزینی کند و شروع به تقسیم سلولی و رشد کند.
لقاح یعنی بارور کردن تخمک توسط اسپرم. این اتفاق وقتی میافتد که حوالی زمان تخمکگذاری یا آزاد شدن تخمک، نزدیکی انجام شود و در فرایند انزال، مایع منی داخل واژن خانم ریخته شود. اگر تعداد اسپرم کافی باشد، اسپرمها شکل نرمالی داشته باشند و سالم و پرتحرک باشند، به سمت بالا شنا میکنند و وارد لولههای فالوپ میشوند. لولههای فالوپ یا لولههای رحمی دو لولهای هستند که دو تخمدان راست و چپ را به رحم وصل میکنند. یکی از عناصر لازم برای باداری، سالم و باز بودن هر دو لوله یا حداقل یکی از لولههاست. تخمک هم وقتی آزاد میشود از یکی از تخمدانها، وارد لوله همان سمت میشود و یکی از اسپرمها که قویتر و سریعتر بوده است، به تخمک میرسد و اگر تخمک هم سالم و نرمال باشد، اسپرم به داخلش نفوذ میکند. گام بعدی حرکت تخمک بارورشده به سمت رحم و جاگرفتن یا به اصطلاح لانهگزینی آن در دیواره داخلی رحم یا آندومتر است. پس یکی دیگر از عناصر ضروری بارداری، وجود یک رحم سالم و آندومتر با ضخامت مناسب است که تخمک بارور شده در آن لانهگزینی کند و شروع به تقسیم سلولی و رشد کند.
ناباروری یعنی چه؟
اگر زوجی قصد بارداری داشته باشند و پس از یک سال، یعنی ۱۲ ماه، اقدام منظم و بدون پیشگیری، بارداری رخ ندهد، باید برای تشخیص و درمان ناباروری مراجعه کنند. این مهلت یک ساله در صورتی است که سن خانم زیر ۳۵ سال باشد. اگر سن خانم بالای ۳۵ سال باشد، این مهلت به ۶ ماه کاهش پیدا میکند.
اگر زوجی قصد بارداری داشته باشند و پس از یک سال، یعنی ۱۲ ماه، اقدام منظم و بدون پیشگیری، بارداری رخ ندهد، باید برای تشخیص و درمان ناباروری مراجعه کنند. این مهلت یک ساله در صورتی است که سن خانم زیر ۳۵ سال باشد. اگر سن خانم بالای ۳۵ سال باشد، این مهلت به ۶ ماه کاهش پیدا میکند.

علل ناباروری:
هر نوع اختلال در هر یک از بخشهای فرآیند تولیدمثل که در بخشهای قبلی شرح داده شد، میتواند باعث کاهش قدرت باروری یا ناباروری شود. بنابراین، ناباروری هم میتواند ناشی از علل زنانه باشد، هم علل مردانه، هم علل مشترک. برخی از موارد ناباروری هم علت مشخصی ندارند، یعنی پس از بررسیهای تشخیصی خانم و آقا هیچ علت خاصی یافت نمیشود. سهم علل زنانه و مردانه در بروز ناباروری تقریباً برابر است و حتی سهم علل مردانه رو به افزایش است.
هر نوع اختلال در هر یک از بخشهای فرآیند تولیدمثل که در بخشهای قبلی شرح داده شد، میتواند باعث کاهش قدرت باروری یا ناباروری شود. بنابراین، ناباروری هم میتواند ناشی از علل زنانه باشد، هم علل مردانه، هم علل مشترک. برخی از موارد ناباروری هم علت مشخصی ندارند، یعنی پس از بررسیهای تشخیصی خانم و آقا هیچ علت خاصی یافت نمیشود. سهم علل زنانه و مردانه در بروز ناباروری تقریباً برابر است و حتی سهم علل مردانه رو به افزایش است.

سن و ناباروری:
همانطور که درباره ذخیره تخمدان توضیح داده شد، هر نوزاد دختر با میزان ذخیره تخمدان ثابت و مشخصی متولد میشود و بهتدریج ذخیره تخمدان رو به کاهش میرود. روند کاهش ذخیره تخمدان از ۳۳ سالگی آغاز میشود، در ۳۵ سالگی تا حدی شتاب میگیرد و از ۳۷ سالگی این روند پرشتابتر میشود. بنابراین، اگر خانمی قصد بارداری دارد بهتر است تا پیش از ۳۵ سالگی اقدام به بارداری کند و اگر شرایط ازدواج یا فرزندآوری نداشت برای حفظ باروری، یعنی فریز تخمک یا جنین اقدام کند. زیرا پس از ۳۵ سالگی افزون بر کاهش میزان ذخیره تخمدان، کیفیت تخمک هم کاهش پیدا میکند.
همانطور که درباره ذخیره تخمدان توضیح داده شد، هر نوزاد دختر با میزان ذخیره تخمدان ثابت و مشخصی متولد میشود و بهتدریج ذخیره تخمدان رو به کاهش میرود. روند کاهش ذخیره تخمدان از ۳۳ سالگی آغاز میشود، در ۳۵ سالگی تا حدی شتاب میگیرد و از ۳۷ سالگی این روند پرشتابتر میشود. بنابراین، اگر خانمی قصد بارداری دارد بهتر است تا پیش از ۳۵ سالگی اقدام به بارداری کند و اگر شرایط ازدواج یا فرزندآوری نداشت برای حفظ باروری، یعنی فریز تخمک یا جنین اقدام کند. زیرا پس از ۳۵ سالگی افزون بر کاهش میزان ذخیره تخمدان، کیفیت تخمک هم کاهش پیدا میکند.
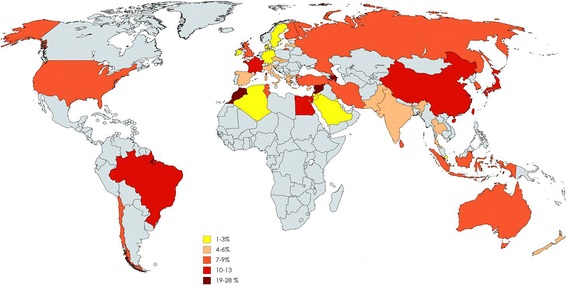
ناباروری چقدر شیوع دارد؟
طبق آمار سازمان بهداشت جهانی، شیوع ناباروری در جهان حدود پانزده درصد است. در ایران این آمار از میانگین جهانی هم بالاتر است و طبق پژوهش کشوری که پژوهشگاه ابنسینا در سال ۱۳۹۰ انجام داد، نرخ ناباروری در ایران حدود بیست درصد است. یعنی از هر پنج زوج ایرانی، یک زوج مشکل ناباروری دارند.
طبق آمار سازمان بهداشت جهانی، شیوع ناباروری در جهان حدود پانزده درصد است. در ایران این آمار از میانگین جهانی هم بالاتر است و طبق پژوهش کشوری که پژوهشگاه ابنسینا در سال ۱۳۹۰ انجام داد، نرخ ناباروری در ایران حدود بیست درصد است. یعنی از هر پنج زوج ایرانی، یک زوج مشکل ناباروری دارند.
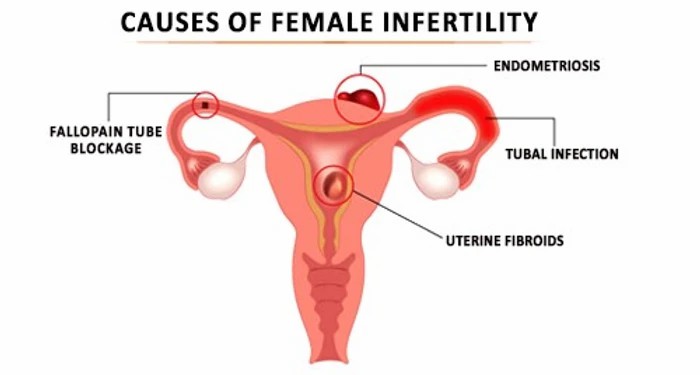
آشنایی علل ناباروری زنان:
نازایی زنان میتواند ناشی از علل گوناگون باشد، از اختلالات هورمونی و ساختاری در سیستم تولیدمثل تا بیماریهای زمینهای، مثل اختلالات عملکرد غده تیروئید. برخی از رایجترین علل نازايي زنان عبارتند از افزایش سن، سندرم تخمدان پلیکیستیک یا تنبلی تخمدان، اندومتریوز، انسداد لولههای رحمی، ناهنجاریهای ساختاری رحم و نارسایی زودرس تخمدان.
نازایی زنان میتواند ناشی از علل گوناگون باشد، از اختلالات هورمونی و ساختاری در سیستم تولیدمثل تا بیماریهای زمینهای، مثل اختلالات عملکرد غده تیروئید. برخی از رایجترین علل نازايي زنان عبارتند از افزایش سن، سندرم تخمدان پلیکیستیک یا تنبلی تخمدان، اندومتریوز، انسداد لولههای رحمی، ناهنجاریهای ساختاری رحم و نارسایی زودرس تخمدان.
آشنایی علل ناباروری مردان:
همانطور که گفته شد، برای باروری آقا باید بتواند اسپرم سالم تولید کند. تولید اسپرم سالم مستلزم این است که در دوران جنینی و سپس در دوران بلوغ، سیستم تولید مثل به درستی شکل بگیرد و رشد کند. در واقع، دستکم یک بیضه باید سالم باشد و کارکردش را بهدرستی انجام دهد. همچنین، بدن باید بتواند تستوسترون و بقیه هورمونهای لازم برای تولید اسپرم را تولید کند.
در مرحله بعد، اسپرم باید بتواند وارد مایع منی شود. بهطور طبیعی، وقتی اسپرم در بیضه تولید میشود، وارد لولههایی میشود که اسپرم را تا مایع منی حمل میکنند تا در نهایت، موقع انزال اسپرم همراه با مایع منی از بدن خارج بشود.
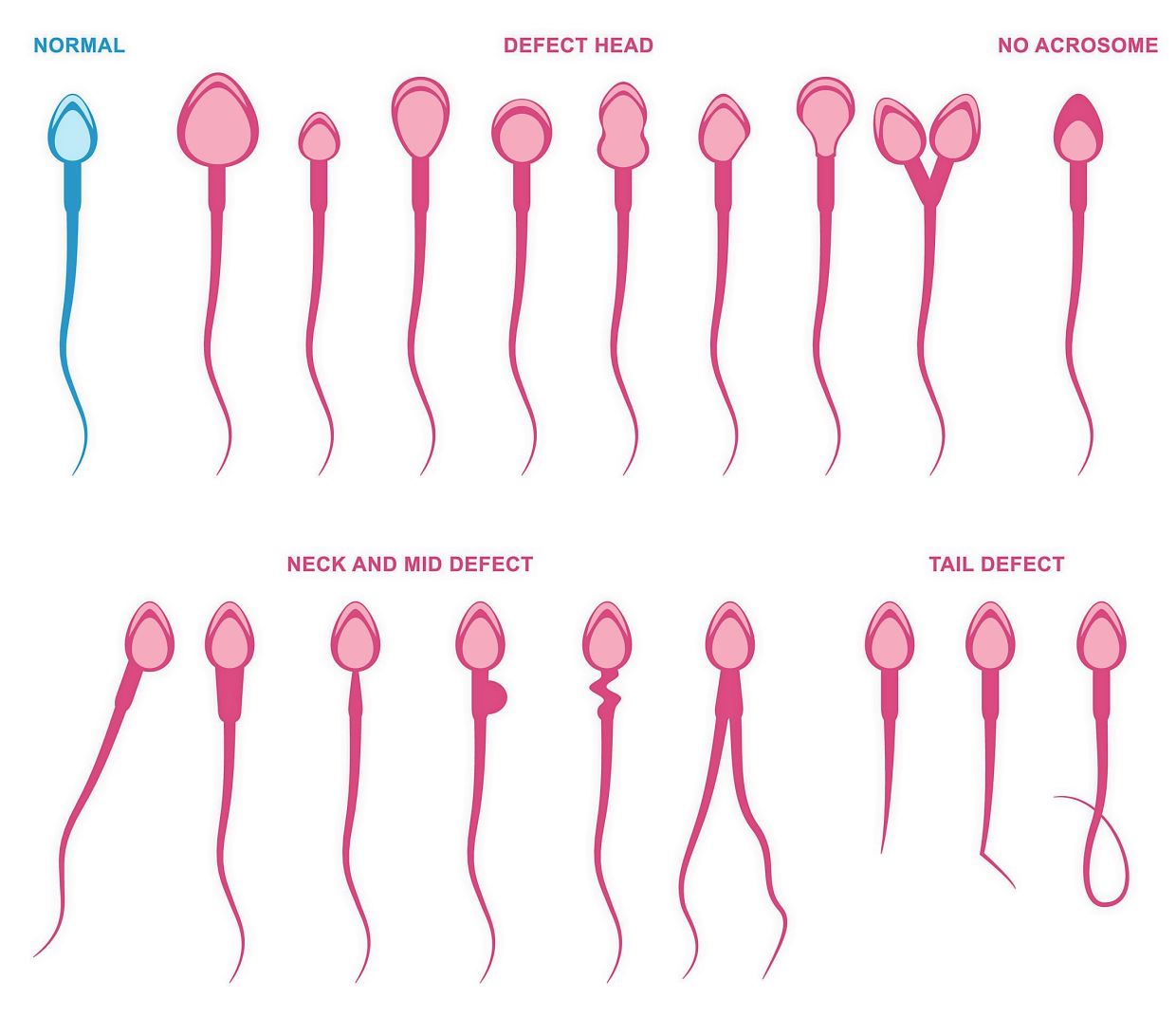
شرط بعدی باروری آقا این است که حجم کافی اسپرم در مایع منی وجود داشته باشد. اگر تعداد اسپرم در مایع منی کم باشد، شانس باروری کاهش پیدا میکند. طبق آخرین استانداردهای منتشرشده، میزان نرمال اسپرم، ۱۵ میلیون اسپرم در هر میلیلیتر از مایع منی است و اگر کمتر از این مقدار باشد، نیاز به بررسی و درمان دارد. شرط چهارم برای بارور بودن یک آقا این است که اسپرمهایش سالم و نرمال باشند و تحرک کافی داشته باشند. اگر اسپرمها شکل یا مورفولوژی اسپرم نرمال و جهش و تحرک مناسب نداشته باشند، قادر نیستند به سمت تخمک حرکت کنند و به داخلش نفوذ کنند. هر اختلالی در هر یک از این مراحل، میتواند باعث ناباروری شود. بنابراین علل ناباروری مردان نیز متعدد است، از واریکوسل گرفته تا علل هورمونی و علل ژنتیکی. در ادامه به برخی از علل شایع ناباروری مردان اشاره میکنیم:
همانطور که گفته شد، برای باروری آقا باید بتواند اسپرم سالم تولید کند. تولید اسپرم سالم مستلزم این است که در دوران جنینی و سپس در دوران بلوغ، سیستم تولید مثل به درستی شکل بگیرد و رشد کند. در واقع، دستکم یک بیضه باید سالم باشد و کارکردش را بهدرستی انجام دهد. همچنین، بدن باید بتواند تستوسترون و بقیه هورمونهای لازم برای تولید اسپرم را تولید کند.
در مرحله بعد، اسپرم باید بتواند وارد مایع منی شود. بهطور طبیعی، وقتی اسپرم در بیضه تولید میشود، وارد لولههایی میشود که اسپرم را تا مایع منی حمل میکنند تا در نهایت، موقع انزال اسپرم همراه با مایع منی از بدن خارج بشود.
شرط بعدی باروری آقا این است که حجم کافی اسپرم در مایع منی وجود داشته باشد. اگر تعداد اسپرم در مایع منی کم باشد، شانس باروری کاهش پیدا میکند. طبق آخرین استانداردهای منتشرشده، میزان نرمال اسپرم، ۱۵ میلیون اسپرم در هر میلیلیتر از مایع منی است و اگر کمتر از این مقدار باشد، نیاز به بررسی و درمان دارد. شرط چهارم برای بارور بودن یک آقا این است که اسپرمهایش سالم و نرمال باشند و تحرک کافی داشته باشند. اگر اسپرمها شکل یا مورفولوژی اسپرم نرمال و جهش و تحرک مناسب نداشته باشند، قادر نیستند به سمت تخمک حرکت کنند و به داخلش نفوذ کنند. هر اختلالی در هر یک از این مراحل، میتواند باعث ناباروری شود. بنابراین علل ناباروری مردان نیز متعدد است، از واریکوسل گرفته تا علل هورمونی و علل ژنتیکی. در ادامه به برخی از علل شایع ناباروری مردان اشاره میکنیم:
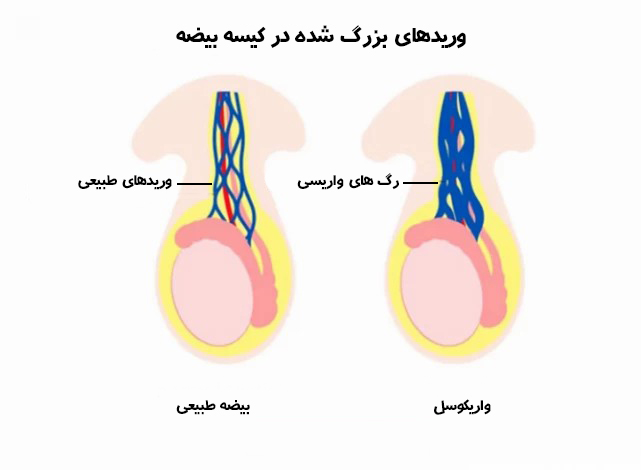
واریکوسل:
واریکوسل یعنی گشاد شدن سیاهرگهایی که خون را از بیضهها خارج میکنند. واریکوسل مشابه وضعیتی است که در بیماری واریس برای عروق پا رخ میدهد.
برای تولید مناسب اسپرم، درجۀ حرارت بیضهها باید نیم درجه کمتر از دمای نرمال بدن باشد. علت اینکه بیضهها خارج از بدن قرار دارند نیز همین است. وقتی که سیاهرگهای بیضه گشاد بشوند، دمای بیضهها بالا میرود و همین افزایش حرارت میتواند در تولید و کیفیت اسپرم اختلال ایجاد کند. واریکوسل یک بیماری ژنتیکی و مادرزادی است و برخی عوامل، مثل ایستادنهای طولانیمدت و حمل بار سنگین میتواند آن را تشدید کند. واریکوسل ممکن است علامتی نداشته باشد اما درد مبهم در بیضه، سنگینی بیضه، عروق متورم در سطح بیضه و تحلیل رفتن بیضه از علائم آن است. واریکوسل در حدود یکپنجم مردان وجود دارد اما همه موارد باعث ناباروری نمیشود. تشخیص واریکوسل با معاینه و سونوگرافی انجام میشود. درمان واریکوسل هم به شدت آن و تأثیر آن بر کمیت و کیفیت اسپرم بستگی دارد. اگر واریکوسل شدید باشد یا نتایج اسپرموگرام (آزمایش اسپرم) نشاندهنده پایین آمدن تعداد، تحرک و کیفیت اسپرم باشد، جراحی ترمیم واریکوسل انجام میشود. در حدود نیمی از موارد، فرد شش ماه تا نه ماه پس از جراحی توان باروری خود را بازمییابد. اگر واریکوسلکتومی یا جراحی ترمیم واریکوسل کمککننده نبود، روشهای کمکباروری مثل آییوآی یا آیویاف پیشنهاد میشود.
واریکوسل یعنی گشاد شدن سیاهرگهایی که خون را از بیضهها خارج میکنند. واریکوسل مشابه وضعیتی است که در بیماری واریس برای عروق پا رخ میدهد.
برای تولید مناسب اسپرم، درجۀ حرارت بیضهها باید نیم درجه کمتر از دمای نرمال بدن باشد. علت اینکه بیضهها خارج از بدن قرار دارند نیز همین است. وقتی که سیاهرگهای بیضه گشاد بشوند، دمای بیضهها بالا میرود و همین افزایش حرارت میتواند در تولید و کیفیت اسپرم اختلال ایجاد کند. واریکوسل یک بیماری ژنتیکی و مادرزادی است و برخی عوامل، مثل ایستادنهای طولانیمدت و حمل بار سنگین میتواند آن را تشدید کند. واریکوسل ممکن است علامتی نداشته باشد اما درد مبهم در بیضه، سنگینی بیضه، عروق متورم در سطح بیضه و تحلیل رفتن بیضه از علائم آن است. واریکوسل در حدود یکپنجم مردان وجود دارد اما همه موارد باعث ناباروری نمیشود. تشخیص واریکوسل با معاینه و سونوگرافی انجام میشود. درمان واریکوسل هم به شدت آن و تأثیر آن بر کمیت و کیفیت اسپرم بستگی دارد. اگر واریکوسل شدید باشد یا نتایج اسپرموگرام (آزمایش اسپرم) نشاندهنده پایین آمدن تعداد، تحرک و کیفیت اسپرم باشد، جراحی ترمیم واریکوسل انجام میشود. در حدود نیمی از موارد، فرد شش ماه تا نه ماه پس از جراحی توان باروری خود را بازمییابد. اگر واریکوسلکتومی یا جراحی ترمیم واریکوسل کمککننده نبود، روشهای کمکباروری مثل آییوآی یا آیویاف پیشنهاد میشود.
ناباروری مردان و انواع عفونت:
برخی از عفونتها نیز میتوانند باعث اختلال در تولید و کیفیت اسپرم و یا بروز زخم یا انسداد در مجاری اسپرمبر شوند. التهاب اپیدیدیم که بهش اپیدیدیمیت گفته میشود و التهاب بیضه که بهش ارکیتیس یا ارکستر گفته میشود و همچنین، عفونتهای مقاربتی مثل سوزاک از جمله عفونتهایی هستند که میتوانند باعث ناباروری مردان شوند. تشخیص این عارضه با آزمایش مایع منی (اسپرموگرام) و آزمایشات دیگر انجام میشود. تجویز آنتیبیوتیکهای مؤثر، بر اساس نوع عفونت، درمان اصلی این عارضه است.
برخی از عفونتها نیز میتوانند باعث اختلال در تولید و کیفیت اسپرم و یا بروز زخم یا انسداد در مجاری اسپرمبر شوند. التهاب اپیدیدیم که بهش اپیدیدیمیت گفته میشود و التهاب بیضه که بهش ارکیتیس یا ارکستر گفته میشود و همچنین، عفونتهای مقاربتی مثل سوزاک از جمله عفونتهایی هستند که میتوانند باعث ناباروری مردان شوند. تشخیص این عارضه با آزمایش مایع منی (اسپرموگرام) و آزمایشات دیگر انجام میشود. تجویز آنتیبیوتیکهای مؤثر، بر اساس نوع عفونت، درمان اصلی این عارضه است.
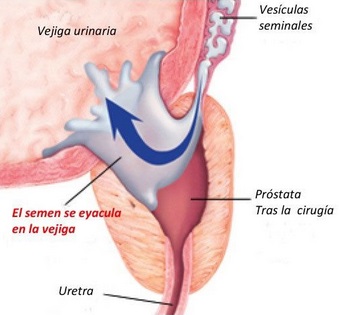
انزال عقبگرد (رتروگرید):
انزال عقبگرد وضعیتی است که در آن مایع منی بهجای خروج از آلت موقع انزال به داخل مثانه میرود. در این موقعیت که به آن انزال خشک گفته میشود، پس از مقاربت و رسیدن به انزال، مایع منی از آلت خارج نمیشود یا مقدار آن کم است. انزال عقبگرد خطرناک یا مضر نیست اما میتواند باعث ناباروری شود. جراحی در مثانه یا بیضهها، عوارض جانبی برخی داروهای فشار خون، پروستات و افسردگی، آسیب به اعصاب ناشی از دیابت، ام اس، پارکینسون، جراحت نخاعی، جراحی برداشتن پروستات، جراحی برداشتن مثانه و رادیوتراپی سرطان در ناحیه لگن میتوانند باعث بروز انزال عقبگرد شوند. درمان انزال عقبگرد بر اساس علت بروز آن انجام میشود. اگر انزال عقبگرد به دلیل مصرف داروهای خاصی باشد، آن چ داروها با داروهای کمعارضه جایگزین میشوند. اگر آسیب وارده به عضله گردن مثانه ترمیمپذیر نباشد، پزشک روش آی وی اف را پیشنهاد میکند و اسپرم با عمل تسه یا میکروتسه بهطور مستقیم از مجرای اسپرمبر یا بافت بیضه گرفته میشود.
انزال عقبگرد وضعیتی است که در آن مایع منی بهجای خروج از آلت موقع انزال به داخل مثانه میرود. در این موقعیت که به آن انزال خشک گفته میشود، پس از مقاربت و رسیدن به انزال، مایع منی از آلت خارج نمیشود یا مقدار آن کم است. انزال عقبگرد خطرناک یا مضر نیست اما میتواند باعث ناباروری شود. جراحی در مثانه یا بیضهها، عوارض جانبی برخی داروهای فشار خون، پروستات و افسردگی، آسیب به اعصاب ناشی از دیابت، ام اس، پارکینسون، جراحت نخاعی، جراحی برداشتن پروستات، جراحی برداشتن مثانه و رادیوتراپی سرطان در ناحیه لگن میتوانند باعث بروز انزال عقبگرد شوند. درمان انزال عقبگرد بر اساس علت بروز آن انجام میشود. اگر انزال عقبگرد به دلیل مصرف داروهای خاصی باشد، آن چ داروها با داروهای کمعارضه جایگزین میشوند. اگر آسیب وارده به عضله گردن مثانه ترمیمپذیر نباشد، پزشک روش آی وی اف را پیشنهاد میکند و اسپرم با عمل تسه یا میکروتسه بهطور مستقیم از مجرای اسپرمبر یا بافت بیضه گرفته میشود.
ناباروری آقایان و علل ژنتیکی:
آسیبهای کروموزومی نیز میتوانند باعث بروز ناباروری در آقایان شوند. بعضی اختلالات مادرزادی مثل سندرم کلاینفلتر که در آن فرد بهجای یک کروموزوم x و یک کروموزوم y، با دو کروموزوم x متولد میشود، باعث بروز ناهنجاری در سیستم تولید مثل میشوند. از دیگر مشکلات ژنتیکی مرتبط با ناباروری میتوان به سیستیک فیبروز و سندرم کالمن اشاره کرد.
آسیبهای کروموزومی نیز میتوانند باعث بروز ناباروری در آقایان شوند. بعضی اختلالات مادرزادی مثل سندرم کلاینفلتر که در آن فرد بهجای یک کروموزوم x و یک کروموزوم y، با دو کروموزوم x متولد میشود، باعث بروز ناهنجاری در سیستم تولید مثل میشوند. از دیگر مشکلات ژنتیکی مرتبط با ناباروری میتوان به سیستیک فیبروز و سندرم کالمن اشاره کرد.
ناباروری آقایان و آسیب به مجاری اسپرمبر:
مشکل دیگری که میتواند باعث ناباروری آقایان شود، آسیب به لولههای اسپرمبَر است. مجاری مختلفی در جابهجایی و انتقال اسپرم نقش دارند. اگر این مجاری به هر دلیلی، مثل آسیب ناشی از جراحی، عفونت یا مشکلاتی مثل سیستیک فیبروز یا دیگر ناهنجاریهای مادرزادی دچار انسداد شوند، انتقال اسپرم دچار اختلال میشود. این انسداد میتواند داخل بیضه یا در اپیدیدیم یا وازدفران یا دیگر مجاری باشد.
مشکل دیگری که میتواند باعث ناباروری آقایان شود، آسیب به لولههای اسپرمبَر است. مجاری مختلفی در جابهجایی و انتقال اسپرم نقش دارند. اگر این مجاری به هر دلیلی، مثل آسیب ناشی از جراحی، عفونت یا مشکلاتی مثل سیستیک فیبروز یا دیگر ناهنجاریهای مادرزادی دچار انسداد شوند، انتقال اسپرم دچار اختلال میشود. این انسداد میتواند داخل بیضه یا در اپیدیدیم یا وازدفران یا دیگر مجاری باشد.
ناباروری آقایان و سابقه جراحی در ناحیه شکم و لگن:
جراحیهایی مثل وازکتومی، جراحی ترمیم فتق کشاله ران، جراحی روی بیضه یا کیسه بیضه، جراحی پروستات و جراحیهای بزرگ (ماژور) شکم میتوانند قدرت باروری آقایون را کاهش بدهند. البته اگر علت کاهش باروری، بروز انسداد باشد معمولاً با جراحی برطرف میشود و یا اسپرم بهطور مستقیم از داخل بیضه یا اپیدیدیم برای انجام آی وی اف یا میکرواینجکشن برداشته میشود.
جراحیهایی مثل وازکتومی، جراحی ترمیم فتق کشاله ران، جراحی روی بیضه یا کیسه بیضه، جراحی پروستات و جراحیهای بزرگ (ماژور) شکم میتوانند قدرت باروری آقایون را کاهش بدهند. البته اگر علت کاهش باروری، بروز انسداد باشد معمولاً با جراحی برطرف میشود و یا اسپرم بهطور مستقیم از داخل بیضه یا اپیدیدیم برای انجام آی وی اف یا میکرواینجکشن برداشته میشود.

ناباروری آقایان و مصرف برخی داروها:
مصرف برخی داروها میتواند باعث کاهش قدرت باروری آقایان شود. درمان جایگزینی هورمون تستوسترون، مصرف طولانیمدت استروئیدهای آنابولیک (داروهای بدنسازی استروئیدی)، داروهای ضد سرطان، برخی داروهای ضد قارچ و برخی داروهای زخم معده از جمله داروهایی هستند که میتوانند بر تولید اسپرم اثر منفی بگذارند.
مصرف برخی داروها میتواند باعث کاهش قدرت باروری آقایان شود. درمان جایگزینی هورمون تستوسترون، مصرف طولانیمدت استروئیدهای آنابولیک (داروهای بدنسازی استروئیدی)، داروهای ضد سرطان، برخی داروهای ضد قارچ و برخی داروهای زخم معده از جمله داروهایی هستند که میتوانند بر تولید اسپرم اثر منفی بگذارند.

روشهای تشخیص ناباروری زنان:
- برای بررسی اولیه وضعیت باروری خانمها، پس از گرفتن شرح حال، معاینه و بررسی سوابق پزشکی، معمولاً اقدامات تشخیصی زیر درخواست میشود:
- آزمایشات هورمونی: هورمونهای FSH، LH، AMH، Estradiol و Prolactin هورمونهای اصلی در فرایند تولید مثل خانمها هستند. آزمایش هورمون FSH و LH حتماً باید در روز دوم یا سوم سیکل قاعدگی انجام شود.
- سونوگرافی: سونوگرافی واژینال برای بررسی وضعیت رحم و تخمدانها که معمولاً در روز هشتم یا نهم سیکل قاعدگی انجام میشود.
- عکس رنگی رحم: عکس رنگی رحم یا هیستروسالپنگوگرافی یک روش تشخیصی برای بررسی وضعیت رحم و لولههای رحمی است. در عکس رنگی رحم با تزریق ماده حاجب از طریق واژن، وضعیت لولههای فالوپ (رحمی) از نظر انسداد، چسبندگی یا التهاب بررسی میشود و وضعیت رحم نیز بهخوبی دیده میشود.
- آزمایشات تشخیص طبی، از جمله ارزیابی قند خون، هورمونهای تیروئیدی و ویتامین D
- در مراحل بعدی، بسته به شرایط بیمار، نتایج بررسیهای اولیه و تشخیص پزشک، ممکن است اقدامات تشخیصی دیگر از جمله آزمایش کاریوتایپ (شمارش کروموزومی) و هیستروسکوپی نیز درخواست شود.
روشهای تشخیصی ناباروری آقایان:
- برای بررسی اولیه وضعیت باروری آقایان، پس از گرفتن شرح حال، معاینه و بررسی سوابق پزشکی، معمولاً اقدامات تشخیصی زیر درخواست میشود:
- آزمایش اسپرم (آنالیز مایع منی): این آزمایش برای بررسی شاخصهای ماکروسکوپی و میکروسکوپی مایع منی انجام میشود. آقا باید در آزمایشگاه آندرولوژی به روش استمناء نمونه بدهد. مهم است که حداقل سه و حداکثر هفت روز از انزال و تخلیه اسپرم قبلی گذشته باشد. در این آزمایش شاخصهایی مانند حجم، رنگ و واسکوزیته مایع منی و تعداد، تحرک و مورفولوژی اسپرم بررسی میشود. همچنین، نمونه مایع منی از حیث وجود عفونت نیز بررسی میشود. این آزمایش حتماً باید در یک آزمایشگاه تخصصی مرکز ناباروری انجام شود.
- تست دی اف آی (DFI): دی اف آی شاخص شکست یا قطعه قطعه شدن DNA اسپرم است. بازه نرمال دی اف آی تا ۱۵ است، غز ۱۵ تا ۳۰ در بازه مرزی قرار میگیرد و اگر بیشتر باشد، باید بررسی و درمان شود. عوامل مختلف مثل واریکوسل، بالا رفتن دمای بیضهها، عفونت، تب، مصرف دخانیات مواد مخدر و نوشیدنیهای الکلی، رژیم غذایی نامناسب، افزایش سن و استرس میتواند باعث بالا رفتن این شاخص شود.
- سونوگرافی بیضه: با سونوگرافی بیضه، پزشک وضعیت بیضهها و ساختارهای اطراف آن را بررسی میکند. وجود واریکوسل، انسداد، توده و التهاب در بیضهها با سونوگرافی مشخص میشود.
- آزمایشات هورمونی: هورمونهایی که از هیپوفیز، هیپوتالاموس و بیضهها ترشح میشوند، نقش مهمی در عملکرد دستگاه تناسلی و تولید اسپرم دارند. همچنین، دیگر هورمونها، مثل تیروئید هم میتوانند بر عملکرد دستگاه تولیدمثلی تأثیرگذار باشند. بنابراین، آزمایش خون برای بررسی سطوح هورمونی از جمله اقدامات تشخیصی مهم در ناباروری مردان است.
- براساس شرایط بیمار، نتایج بررسیهای اولیه و تشخیص پزشک، ممکن است بررسیهای بیشتر، از جمله آزمایش کاریوتایپ، آزمایشات ژنتیکی و ... نیز درخواست شود.
سقط مکرر یعنی چه؟
سقط مکرر یعنی دو تا سه سقط جنین خودبهخودی پشت سر هم. سقط مکرر میتواند به علل مختلف از جمله بالا بودن سن مادر، ناهنجاریهای ساختاری رحم، عوامل ژنتیکی، علل انعقادی و اختلالات کروموزومی اسپرم اتفاق بیفتد. همچنین، بیماریهای زمینهای خانم، مثل چاقی، دیابت، بالا بودن فشار خون، بیماریهای قلبی، تشنج درماننشده و کمکاری یا پرکاری تیروئید نیز میتوانند باعث بروز سقط مکرر شوند.
سقط مکرر یعنی دو تا سه سقط جنین خودبهخودی پشت سر هم. سقط مکرر میتواند به علل مختلف از جمله بالا بودن سن مادر، ناهنجاریهای ساختاری رحم، عوامل ژنتیکی، علل انعقادی و اختلالات کروموزومی اسپرم اتفاق بیفتد. همچنین، بیماریهای زمینهای خانم، مثل چاقی، دیابت، بالا بودن فشار خون، بیماریهای قلبی، تشنج درماننشده و کمکاری یا پرکاری تیروئید نیز میتوانند باعث بروز سقط مکرر شوند.
اندومتریوز یعنی چه؟
برای آشنایی با بیماری اندومتریوز ابتدا باید بدانیم اندومتر چیست. اندومتریوز بافت جدار داخلی رحم است، همان بافتی که در صورت بارداری جنین در آن لانهگزینی میکند و اگر بارداری رخ ندهد، این بافت هنگام پریود ریزش میکند و همراه خونریزی قاعدگی خارج میشود.
گاهی به عللی که هنوز بهطور قطعی اثبات نشدهاند، این بافت جای دیگری شروع به رشد میکند، مثلاً روی تخمدانها، کف لگن، روده، مجاری ادراری، مثانه و کلیه.
اندومتریوز یک بیماری خوشخیم اما مزمن است که خانمهای در سنین باروری، یعنی از ۱۵ تا ۴۵ سال ممکن است به آن مبتلا شوند. همانطور که گفته شد، علت بروز اندومتریوز هنوز مشخص نیست. مجموعهای از عوامل، از عوامل ژنتیکی گرفته تا سابقه جراحی در ناحیه شکم و لگن بهعنوان علل احتمالی اندومتریوز مطرح شدهاند.
برای آشنایی با بیماری اندومتریوز ابتدا باید بدانیم اندومتر چیست. اندومتریوز بافت جدار داخلی رحم است، همان بافتی که در صورت بارداری جنین در آن لانهگزینی میکند و اگر بارداری رخ ندهد، این بافت هنگام پریود ریزش میکند و همراه خونریزی قاعدگی خارج میشود.
گاهی به عللی که هنوز بهطور قطعی اثبات نشدهاند، این بافت جای دیگری شروع به رشد میکند، مثلاً روی تخمدانها، کف لگن، روده، مجاری ادراری، مثانه و کلیه.
اندومتریوز یک بیماری خوشخیم اما مزمن است که خانمهای در سنین باروری، یعنی از ۱۵ تا ۴۵ سال ممکن است به آن مبتلا شوند. همانطور که گفته شد، علت بروز اندومتریوز هنوز مشخص نیست. مجموعهای از عوامل، از عوامل ژنتیکی گرفته تا سابقه جراحی در ناحیه شکم و لگن بهعنوان علل احتمالی اندومتریوز مطرح شدهاند.
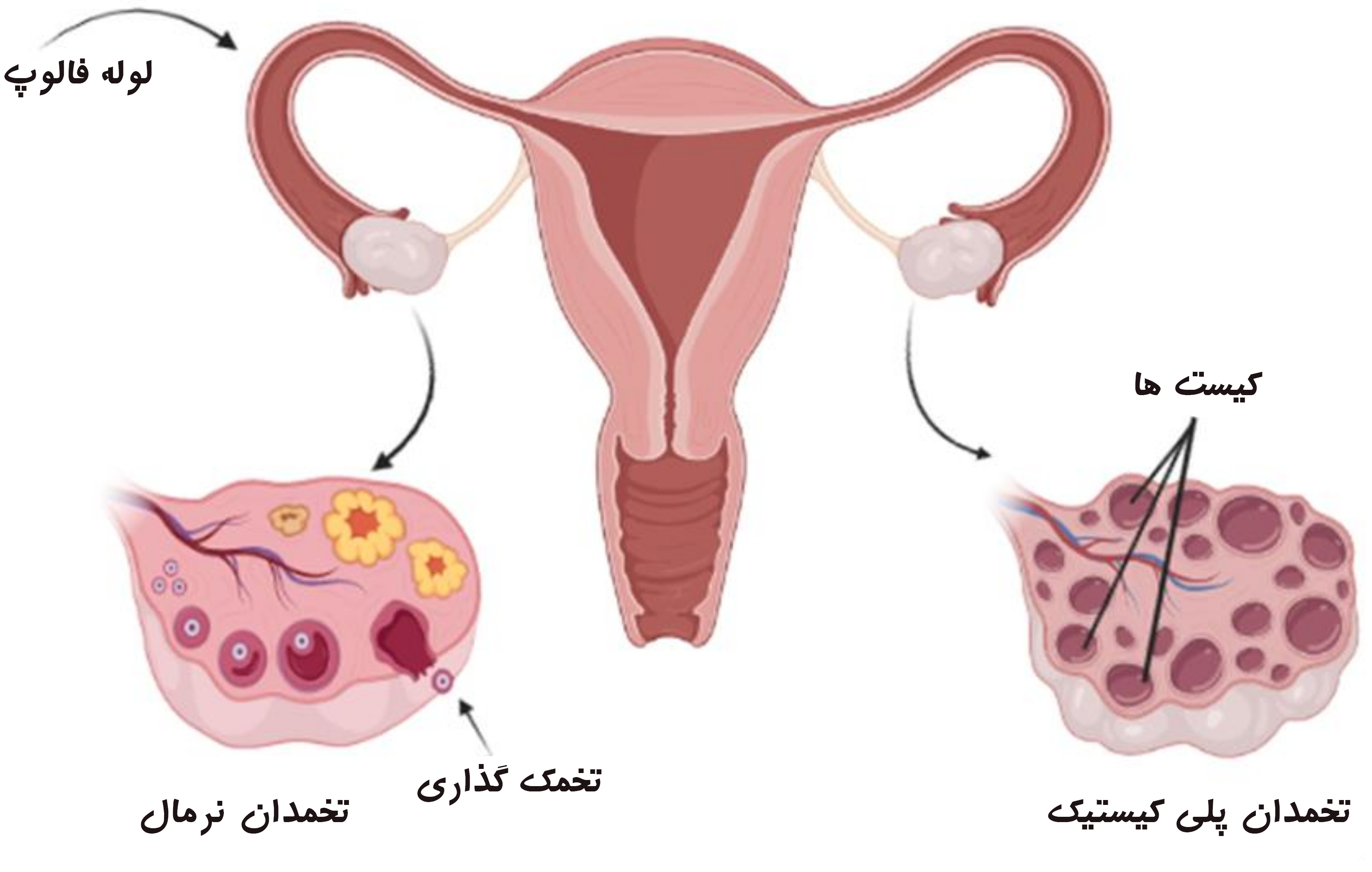
سندرم تخمدان پلیکیستیک یعنی چه؟
سندرم تخمدان پلیکیستیک یا تنبلی تخمدان یک سندرم مربوط به متابولیسم (سوختوساز) و هورمونی در خانمها است. این سندرم در خانمهایی که در سنین باروری قرار دارند بروز میکند و متداولترین علت ناباروری زنان است. سندرم تخمدان پلیکیستیک همانطور که از نام آن پیداست (سندرم یعنی نشانگان، یعنی مجموعهای از علائم)، علائم مختلفی دارند. شایعترین علامتهای سندرم تخمدان پلیکیستیک عبارتند از پریودهای نامنظم، کیستهای ریز در تخمدان و بزرگ شدن تخمدان، بالا رفتن سطح هورمونهای مردانه، افزایش موهای زائد بدن، آکنههای پوستی، ریزش موی سر با الگوی مردانه، چاقی، احساس خستگی مداوم و ناباروری.
اگرچه سندرم تخمدان پلیکیستیک یکی از علتهای شایع ناباروری زنان است ولی درمانپذیرترین علت ناباروری است. مهمترین اقدام برای کنترل علائم و عوارض سندرم تخمدان پلیکیستیک اصلاح سبک زندگی است. کاهش وزن، تغذیه سالم و متعادل، ورزش منظم و کنترل استرس میتواند باعث بهبود علائم این سندرم، تنظیم پریودها و افزایش قدرت باروری شود. همچنین، در صورت نیاز تجویز داروهای تحریک تخمکگذاری میتواند به باروری خانم کمک کند.
سندرم تخمدان پلیکیستیک یا تنبلی تخمدان یک سندرم مربوط به متابولیسم (سوختوساز) و هورمونی در خانمها است. این سندرم در خانمهایی که در سنین باروری قرار دارند بروز میکند و متداولترین علت ناباروری زنان است. سندرم تخمدان پلیکیستیک همانطور که از نام آن پیداست (سندرم یعنی نشانگان، یعنی مجموعهای از علائم)، علائم مختلفی دارند. شایعترین علامتهای سندرم تخمدان پلیکیستیک عبارتند از پریودهای نامنظم، کیستهای ریز در تخمدان و بزرگ شدن تخمدان، بالا رفتن سطح هورمونهای مردانه، افزایش موهای زائد بدن، آکنههای پوستی، ریزش موی سر با الگوی مردانه، چاقی، احساس خستگی مداوم و ناباروری.
اگرچه سندرم تخمدان پلیکیستیک یکی از علتهای شایع ناباروری زنان است ولی درمانپذیرترین علت ناباروری است. مهمترین اقدام برای کنترل علائم و عوارض سندرم تخمدان پلیکیستیک اصلاح سبک زندگی است. کاهش وزن، تغذیه سالم و متعادل، ورزش منظم و کنترل استرس میتواند باعث بهبود علائم این سندرم، تنظیم پریودها و افزایش قدرت باروری شود. همچنین، در صورت نیاز تجویز داروهای تحریک تخمکگذاری میتواند به باروری خانم کمک کند.
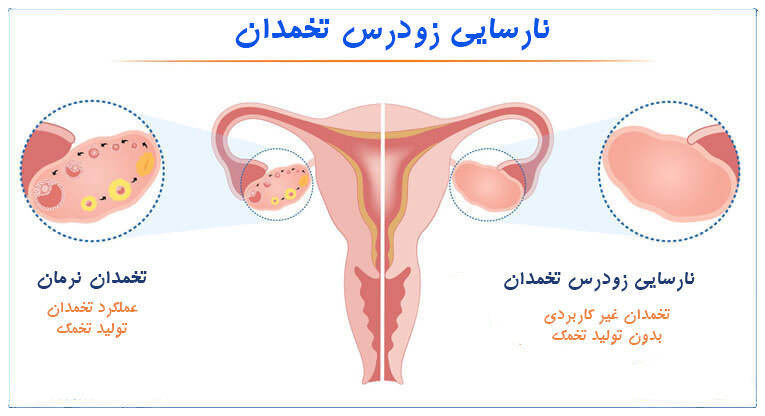
نارسایی زودرس تخمدان:
به وضعیتی گفته میشود که تخمدانها پیش از سن ۴۰ سالگی عملکرد نرمال خود را از دست میدهند. در چنین وضعیتی تخمدانها میزان معمول استروژن را تولید نمیکنند و تخمکگذاری نمیکنند، در نتیجه ناباروری رخ میدهد. نارسایی زودرس تخمدان ممکن است با یائسگی زودرس اشتباه گرفته شود اما با هم فرق ندارند. خانمهای مبتلا به نارسایی زودرس تخمدان ممکن است پریود شوند، هرچند نامنظم و کم و حتی امکان بارداری طبیعی وجود دارد. تغییرات کروموزومی، شیمیدرمانی و پرتودرمانی، قرار گرفتن در معرض برخی سموم، مصرف دخانیات، برخی بیماریهای خودایمنی (نادر) و جراحیهای پیشین تخمدان ممکن است باعث بروز نارسایی زودرس تخمدان شوند. البته ممکن است علت مشخصی برای نارسایی زودرس تخمدان پیدا نشود. معاینه و گرفتن شرح حال و علائم، انجام آزمایشات هورمونی و سونوگرافی راههای تشخیص نارسایی زودرس تخمداناند.
روش جدید سلولدرمانی با استفاده از سلولهای بنیادی خون قاعدگی که برای نخستینبار در ایران توسط مرکز درمان ناباروری ابنسینا ارائه میشود، میتواند به باروری برخی مبتلایان به نارسایی زودرس تخمدان کمک کند. در نهایت، اگر دیگر درمانها نتیجهبخش نباشند، تخمک اهدایی گزینه نهایی درمان ناباروری برای مبتلایان به نارسایی زودرس تخمدان است.
به وضعیتی گفته میشود که تخمدانها پیش از سن ۴۰ سالگی عملکرد نرمال خود را از دست میدهند. در چنین وضعیتی تخمدانها میزان معمول استروژن را تولید نمیکنند و تخمکگذاری نمیکنند، در نتیجه ناباروری رخ میدهد. نارسایی زودرس تخمدان ممکن است با یائسگی زودرس اشتباه گرفته شود اما با هم فرق ندارند. خانمهای مبتلا به نارسایی زودرس تخمدان ممکن است پریود شوند، هرچند نامنظم و کم و حتی امکان بارداری طبیعی وجود دارد. تغییرات کروموزومی، شیمیدرمانی و پرتودرمانی، قرار گرفتن در معرض برخی سموم، مصرف دخانیات، برخی بیماریهای خودایمنی (نادر) و جراحیهای پیشین تخمدان ممکن است باعث بروز نارسایی زودرس تخمدان شوند. البته ممکن است علت مشخصی برای نارسایی زودرس تخمدان پیدا نشود. معاینه و گرفتن شرح حال و علائم، انجام آزمایشات هورمونی و سونوگرافی راههای تشخیص نارسایی زودرس تخمداناند.
روش جدید سلولدرمانی با استفاده از سلولهای بنیادی خون قاعدگی که برای نخستینبار در ایران توسط مرکز درمان ناباروری ابنسینا ارائه میشود، میتواند به باروری برخی مبتلایان به نارسایی زودرس تخمدان کمک کند. در نهایت، اگر دیگر درمانها نتیجهبخش نباشند، تخمک اهدایی گزینه نهایی درمان ناباروری برای مبتلایان به نارسایی زودرس تخمدان است.

گرفتن شرح حال تخصصی و دقیق و معاینه، انجام سونوگرافیهای واژینال یا رکتال دقیق توسط متخصصان رادیولوژیستی که با آن بیماری آشنایی دقیق و کافی دارند، انجام ام آر آی و در نهایت، انجام لاپاراسکوپی راههای تشخیص اندومتریوزند. درمان اندومتریوز به شدت علائم، شدت و گستردگی بیماری و تصمیم بیمار در خصوص بارداری بستگی دارد. ممکن است پزشک تصمیم بگیرید با درمان دارویی جلوی پیشرفت بیماری را بگیرد و عوارض آن را کنترل کند یا جراحی انجام دهد. اگر خانم قصد بارداری داشته باشد، متخصصان کلینیک اندومتریوز با همکاری متخصصان کلینیک ناباروری، ابتدا برای خانم فریز تخمک یا جنین انجام میدهند، سپس جراحی اندومتریوز را انجام میدهند. زیرا جراحی میتواند باعث کاهش ذخیره تخمدان شود.
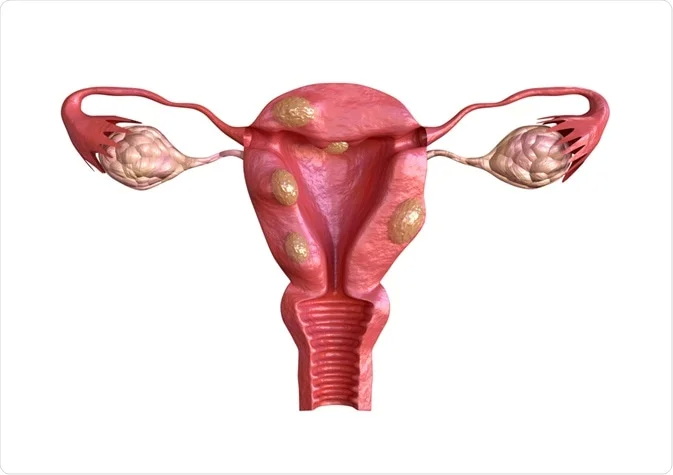
فیبروم یا میوم رحمی بافت خوشخیم ماهیچهای است که در رحم رشد شکل میگیرد و ممکن است باعث تغییر در شکل و اندازه رحم بشوند. فیبروم یا میوم رحمی در حدود ۲۰ درصد از خانمهایی که در سنین باروری قرار دارند، دیده میشود. اینکه چه عاملی باعث بروز فیبروم یا میوم رحمی میشود هنوز دقیقاً مشخص نیست ولی تاکنون مشخص شده است که علل ژنتیکی، محیطی و هورمونی میتوانند مؤثر باشند.
دستهبندی فیبرومهای رحمی بر اساس محل رشد آنهاست. بهطور کلی فیبرومهای رحمی در سه دسته کلی طبقهبندی میشوند:
- فیبروم سابسروزال: فیبرومهایی که بر سطح دیوار خارجی رحم رشد میکنند.
- فیبروم اینترامورال: فیبرومهایی که در لایههای ماهیچهای دیوار رحم رشد میکنند.
- فیبروم سابموکوزال: فیبرومهایی که بر سطح داخلی رحم و به سمت داخل رحم رشد میکنند.
باید بدانیم که هر فیبروم رحمی لزوماً باعث اختلال در باروری نمیشود. در واقع نوع فیبروم (محل رشد) و سایز فیبروم مهم است. مثلاً، معمولاً فیبرومهای سابسروزال باعث اختلال در بارداری نمیشوند اما ممکن است فیبرومهای بزرگ اینترامورال یا فیبرومهای سابموکوزال با مکانیزمهایی همچون ایجاد تغییر در شکل رحم، ایجاد تغییر در لایه داخلی رحم یا آندومتر (محل لانهگزینی جنین)، ایجاد تغییر در سرویکس (دهانه رحم)، انسداد لولههای رحمی و یا اختلال در گردش خون در رحم مانع بارداری شوند.
میوم یا فیبروم رحمی با سونوگرافی تشخیص داده میشود و گاهی پزشک لازم میبیند که داخل رحم را با انجام هیستروسکوپی با دقت بیشتر بررسی کند. اینکه آیا جراحی میومکتومی یا برداشتن فیبروم/ میوم لازم است یا نه، به تشخیص پزشک بستگی دارد. پزشک بر اساس شدت علائم بیمار، قصد بیمار برای بارداری و تأثیر میوم بر بارداری درباره درمان تصمیم میگیرد.
دستهبندی فیبرومهای رحمی بر اساس محل رشد آنهاست. بهطور کلی فیبرومهای رحمی در سه دسته کلی طبقهبندی میشوند:
- فیبروم سابسروزال: فیبرومهایی که بر سطح دیوار خارجی رحم رشد میکنند.
- فیبروم اینترامورال: فیبرومهایی که در لایههای ماهیچهای دیوار رحم رشد میکنند.
- فیبروم سابموکوزال: فیبرومهایی که بر سطح داخلی رحم و به سمت داخل رحم رشد میکنند.
باید بدانیم که هر فیبروم رحمی لزوماً باعث اختلال در باروری نمیشود. در واقع نوع فیبروم (محل رشد) و سایز فیبروم مهم است. مثلاً، معمولاً فیبرومهای سابسروزال باعث اختلال در بارداری نمیشوند اما ممکن است فیبرومهای بزرگ اینترامورال یا فیبرومهای سابموکوزال با مکانیزمهایی همچون ایجاد تغییر در شکل رحم، ایجاد تغییر در لایه داخلی رحم یا آندومتر (محل لانهگزینی جنین)، ایجاد تغییر در سرویکس (دهانه رحم)، انسداد لولههای رحمی و یا اختلال در گردش خون در رحم مانع بارداری شوند.
میوم یا فیبروم رحمی با سونوگرافی تشخیص داده میشود و گاهی پزشک لازم میبیند که داخل رحم را با انجام هیستروسکوپی با دقت بیشتر بررسی کند. اینکه آیا جراحی میومکتومی یا برداشتن فیبروم/ میوم لازم است یا نه، به تشخیص پزشک بستگی دارد. پزشک بر اساس شدت علائم بیمار، قصد بیمار برای بارداری و تأثیر میوم بر بارداری درباره درمان تصمیم میگیرد.
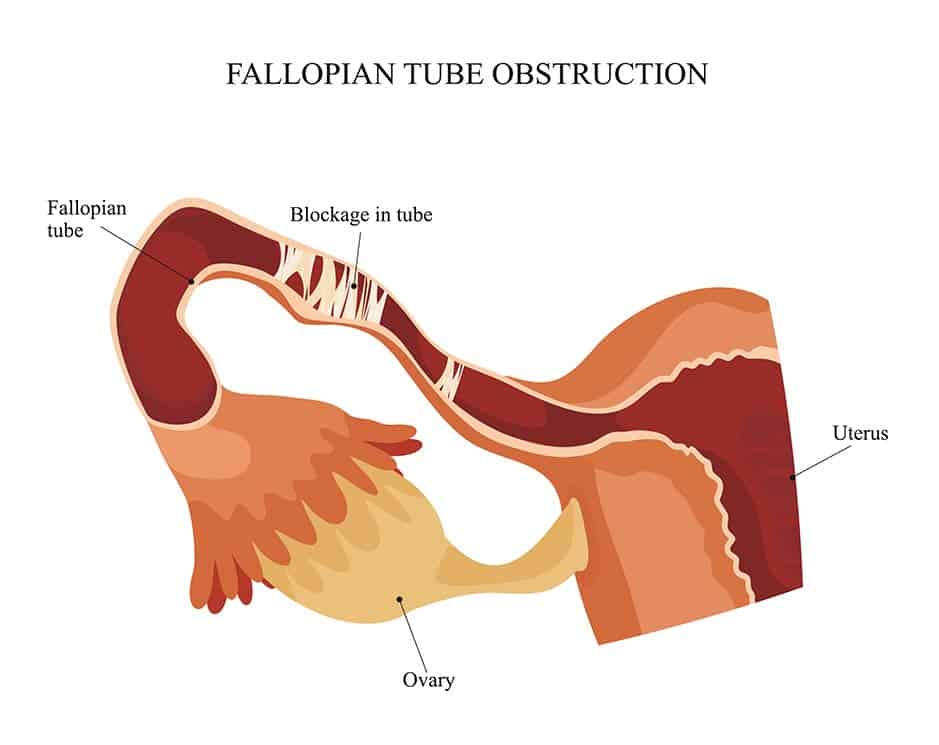
انسداد لولههای رحمی (لولههای فالوپ): لولههای رحمی دو لوله در دو سمت رحماند که تخمدانها را به رحم متصل میکنند. وقتی تخمک آزاد میشود وارد لوله رحمی میشود. در یک بارداری طبیعی، اسپرم در لوله رحمی به تخمک میرسد و آن را بارور میکند. سپس تخمک بارورشده به سمت رحم میرود و در آندومتر (دیواره داخلی رحم) لانهگزینی میکند. بنابراین، اگر به هر دلیلی لولههای رحمی دچار التهاب، چسبندگی یا انسداد باشند بارداری رخ نمیدهد.
مشکلاتی مانند اندومتریوز، عفونت، هیدروسالپنکس (تجمع مایع عفونی در لوله)، چسبندگی ناشی از جراحیهای پیشین در ناحیه شکم و لگن، بارداری خارج رحمی و بیماری التهابی لگن (PID) میتوانند باعث آسیب به لولههای رحمی یا انسداد آنها شوند.
راه بررسی وضعیت لولههای رحمی، انجام عکس رنگی رحم یا هیستروسالپنگوگرافی است. درمان نیز بستگی به نوع عارضه و وضعیت بیمار دارد. گاه شدت آسیب به حدی است که پزشک با انجام لاپاراسکوپی لولهها را برمیدارد و گاه جراحی ترمیمی انجام میشود.
باید بدانیم که حتی در صورتی که فقط یک لوله سالم و بدون اختلال باشد همچنان شانس بارداری طبیعی وجود دارد. در آی وی اف نیز، از آنجا که جنین بهطور مستقیم داخل رحم منتقل میشود، وضعیت لولهها در موفقیت درمان تعیینکننده نیست، البته اگر عفونت یا هیدروسالپنکس در لولهها تشخیص داده شود حتماً باید پیش از انتقال جنین درمان شود، زیرا عفونت و التهاب در لولهها میتواند به رحم نیز آسیب برساند و مانع لانهگزینی جنین در آندومتر شود.
مشکلاتی مانند اندومتریوز، عفونت، هیدروسالپنکس (تجمع مایع عفونی در لوله)، چسبندگی ناشی از جراحیهای پیشین در ناحیه شکم و لگن، بارداری خارج رحمی و بیماری التهابی لگن (PID) میتوانند باعث آسیب به لولههای رحمی یا انسداد آنها شوند.
راه بررسی وضعیت لولههای رحمی، انجام عکس رنگی رحم یا هیستروسالپنگوگرافی است. درمان نیز بستگی به نوع عارضه و وضعیت بیمار دارد. گاه شدت آسیب به حدی است که پزشک با انجام لاپاراسکوپی لولهها را برمیدارد و گاه جراحی ترمیمی انجام میشود.
باید بدانیم که حتی در صورتی که فقط یک لوله سالم و بدون اختلال باشد همچنان شانس بارداری طبیعی وجود دارد. در آی وی اف نیز، از آنجا که جنین بهطور مستقیم داخل رحم منتقل میشود، وضعیت لولهها در موفقیت درمان تعیینکننده نیست، البته اگر عفونت یا هیدروسالپنکس در لولهها تشخیص داده شود حتماً باید پیش از انتقال جنین درمان شود، زیرا عفونت و التهاب در لولهها میتواند به رحم نیز آسیب برساند و مانع لانهگزینی جنین در آندومتر شود.
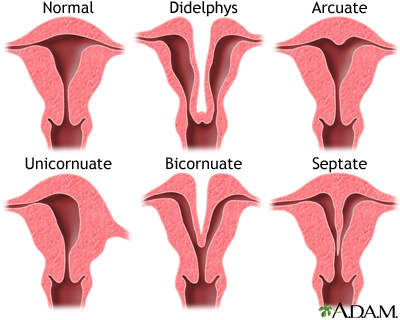
ناهنجاریهای ساختاری رحم:
گاه رحم بهطور مادرزادی شکل و ساختار نرمالی ندارد. برخی از ناهنجاریهای ساختاری متداول رحم عبارتند از:
- رحم سپتومدار: در این عارضه دیوارهای فیبروزی در داخل رحم وجود دارد. این دیواره میتواند جزئی یا کامل باشد.
- رحم دوشاخ یا قلبی شکل: در این عارضه رحم به شکل قلب است یعنی بهگونهای است که دو حفره در داخل رحم شکل گرفته است.
- رحم تکشاخ: در این عارضه رحم کوچکتر از حد نرمال است و فقط یک لوله فالوپ وجود دارد.
- رحم دوتایی: در این عارضه نادر، عملاً دو حفره رحم و دو سرویکس یا دهانه رحم وجود دارد.
تشخیص ناهنجاریهای ساختاری رحم از طریق سونوگرافی، عکس رنگی رحم یا هیستروسالپنگوگرافی و هیستروسکوپی امکانپذیر است. درمان نیز وابسته به نوع عارضه است. برای نمونه، رحم دوشاخ معمولاً اختلالی در بارداری ایجاد نمیکند یا مثلاً در مواردی که سپتوم جزئی وجود دارد پزشک با هیستروسکوپی دیواره را برمیدارد.
گاه رحم بهطور مادرزادی شکل و ساختار نرمالی ندارد. برخی از ناهنجاریهای ساختاری متداول رحم عبارتند از:
- رحم سپتومدار: در این عارضه دیوارهای فیبروزی در داخل رحم وجود دارد. این دیواره میتواند جزئی یا کامل باشد.
- رحم دوشاخ یا قلبی شکل: در این عارضه رحم به شکل قلب است یعنی بهگونهای است که دو حفره در داخل رحم شکل گرفته است.
- رحم تکشاخ: در این عارضه رحم کوچکتر از حد نرمال است و فقط یک لوله فالوپ وجود دارد.
- رحم دوتایی: در این عارضه نادر، عملاً دو حفره رحم و دو سرویکس یا دهانه رحم وجود دارد.
تشخیص ناهنجاریهای ساختاری رحم از طریق سونوگرافی، عکس رنگی رحم یا هیستروسالپنگوگرافی و هیستروسکوپی امکانپذیر است. درمان نیز وابسته به نوع عارضه است. برای نمونه، رحم دوشاخ معمولاً اختلالی در بارداری ایجاد نمیکند یا مثلاً در مواردی که سپتوم جزئی وجود دارد پزشک با هیستروسکوپی دیواره را برمیدارد.
درمانهای ناباروری:
انتخاب روش درمانی مناسب برای هر زوج به شرایط آنها و عواملی همچون علت ناباروری، مدت زمان ناباروری و سن آقا و خانم بستگی دارد. با توجه به شرایط هر زوج، ممکن است پزشک ابتدا درمانهای سادهتر، مثل درمان دارویی را پیشنهاد کند و اگر نتیجهبخش نبود، از روشهای کمکباروری استفاده کند.
انتخاب روش درمانی مناسب برای هر زوج به شرایط آنها و عواملی همچون علت ناباروری، مدت زمان ناباروری و سن آقا و خانم بستگی دارد. با توجه به شرایط هر زوج، ممکن است پزشک ابتدا درمانهای سادهتر، مثل درمان دارویی را پیشنهاد کند و اگر نتیجهبخش نبود، از روشهای کمکباروری استفاده کند.
- برای مثال در ناباروری با علل مردانه، تغییر سبک زندگی (ترک مصرف دخانیات، کاهش وزن، ورزش منظم و تغذیه سالم)، مصرف برخی داروها و مکملها برای افزایش تولید و کیفیت اسپرم، جراحی برای رفع انسداد در مجاری اسپرمبر و جراحی اصلاح واریکوسل (واریکوسلکتومی) از جمله اقداماتی است که میتواند شانس بارداری طبیعی را افزایش دهد.
- در ناباروری با علل زنانه نیز، اصلاح سبک زندگی (بهویژه کاهش وزن، ورزش منظم و تغذیه مناسب در بیماران مبتلا به سندرم تخمدان پلیکیستیک)، جراحی برای اصلاح ناهنجاریهای رحمی (فیبروم، سپتوم، پولیپ و ...) و درمان دارویی برای تنظیم سیکل قاعدگی و نیز تحریک تخمکگذاری میتواند به افزایش شانس بارداری طبیعی کمک کند.
- تأکید بر این نکته ضروری است که انتخاب روش درمانی مناسب کاملاً به شرایط هر زوج بستگی دارد. گاهی به علت بالا بودن سن خانم و کاهش ذخیره تخمدان، پزشک ترجیح میدهد که بدون اتلاف وقت به سراغ روشهایی پیشرفتهتر مثل آی وی اف یا میکرواینجکشن برود. بنابراین، هیچ فرمول واحد درمانی که برای همه زوجها بهطور یکسان قابل اجرا باشد، وجود ندارد.
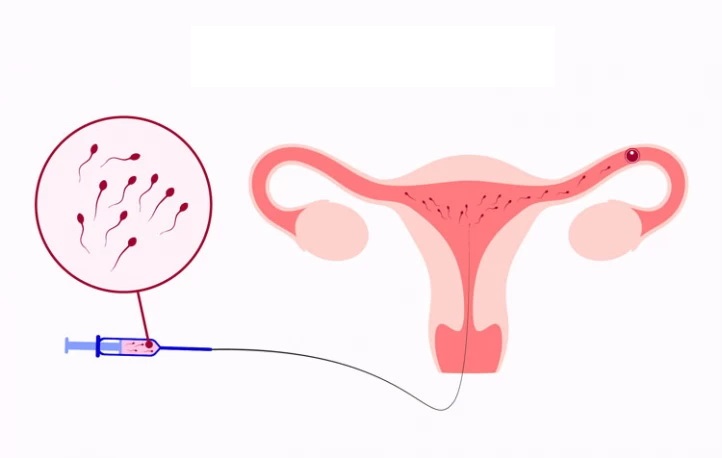
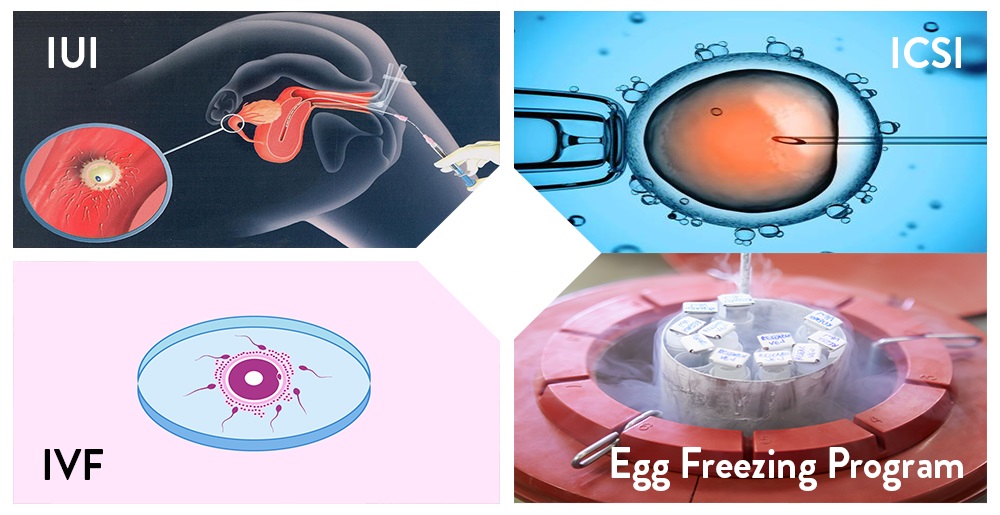
روشهای کمکباروری:
آی یو آی (IUI): آی یو آی یا تزریق مستقیم اسپرم به داخل رحم سادهترین روش کمکباروری است. در این روش اسپرمهای سالم جداسازی میشوند و در حوالی زمان تخمکگذاری، یعنی زمانی که تخمدانها تخمک آزاد میکنند، بهطور مستقیم داخل رحم تزریق میشود. معمولاً خانم در سیکل آی یو آی داروهای تحریک تخمکگذاری مصرف میکند تا تعداد تخمکهای بیشتری آزاد شوند و شانس بارداری افزایش یابد.
آی یو آی (IUI): آی یو آی یا تزریق مستقیم اسپرم به داخل رحم سادهترین روش کمکباروری است. در این روش اسپرمهای سالم جداسازی میشوند و در حوالی زمان تخمکگذاری، یعنی زمانی که تخمدانها تخمک آزاد میکنند، بهطور مستقیم داخل رحم تزریق میشود. معمولاً خانم در سیکل آی یو آی داروهای تحریک تخمکگذاری مصرف میکند تا تعداد تخمکهای بیشتری آزاد شوند و شانس بارداری افزایش یابد.
موارد کاربرد آی یو آی:
- ناباروری خفیف مردانه: گام نخست در ارزیابی وضعیت باروری مردان انجام آزمایش اسپرم است. اگر غلظت اسپرم، حرکت یا مورفولوژی اسپرم پایینتر از میانگین باشد (نه خیلی پایینتر) روش آی یو آی پیشنهاد میشود. زیرا در این روش امکان جدا کردن اسپرمهای سالمتر و فعالتر و تزریق مستقیم آنها به داخل رحم وجود دارد.
- اختلالات تخمکگذاری: زمانی که خانم تخمکگذاری نامنظم دارد یا اصلاً تخمکگذاری ندارد، به دلایلی همچون سندرم تخمدان پلیکیستیک، قرار دادن خانم در سیکل تحریک تخمکگذاری و انجام روش آی یو آی میتواند کمککننده باشد.
- اختلالات مربوط به دهانه رحم (سرویکس): سرویکس یا دهانه رحم در انتهای رحم قرار دارد و رحم را به واژن متصل میکند. در حوالی زمان تخمک گذاری مخاطی از سرویکس ترشح میشود که به اسپرم برای حرکت به سوی تخمک کمک میکند. اما گاهی به دلایلی این مخاط غلظت بیش از حد دارند و مانع حرکت اسپرم میشوند. گاهی مشکل مربوط به مخاط دهانه رحم نیست، بلکه دهانه رحم به دلایلی همچون زخم یا عفونت تنگ و محدود میشود و مانع عبور اسپرم میشود. از آنجا که در آی یو آی اسپرم بهطور مستقیم داخل رحم منتقل میشود و نیازی به عبور آن از دهانه رحم نیست، از این روش در مواردی که علت ناباروری اختلالات مربوط به دهانه رحم باشد، استفاده میشود.
- حساسیت به مایع منی: در موارد نادر، پروتئینهای موجود در مایع منی باعث ایجاد حساسیت در واژن میشوند و این امر میتواند باعث ناباروری شود. در چنین مواردی پس از ورود مایع منی به واژن، قرمزی، التهاب و تورم ایجاد میشود. اگر این حساسیت شدید باشد، آی یو آی میتواند کمککننده باشد زیرا در آمادهسازی اسپرم، اغلب پروتئینهای موجود در مایع منی شسته و جدا میشوند.
- ناباروری با علل ناشناخته: در مواردی که پس از بررسیهای تشخیصی علت مشخصی برای ناباروری یافته نشود، آی یو آی یکی از نخستین گزینههای درمان است.



